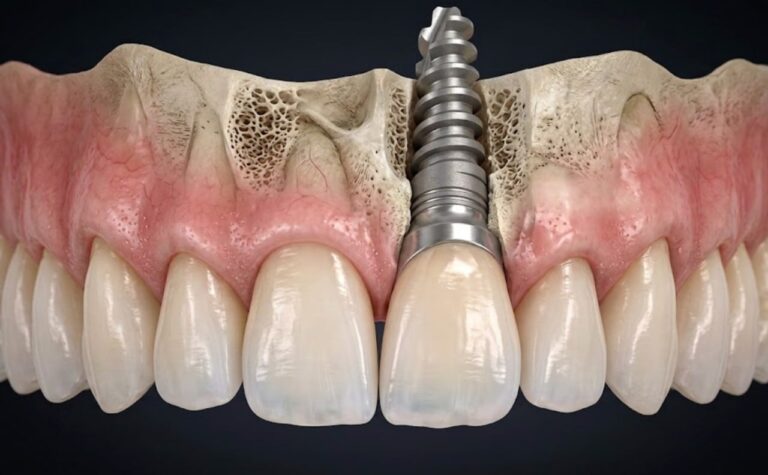
Il rialzo di seno mascellare è l’intervento che consente di inserire impianti dentali dove l’osso non basta più. Il tasso di successo supera il 97% a 5 anni (meta-analisi 2021) e nella zona posteriore della mascella rappresenta spesso l’unica strada per una riabilitazione fissa stabile e duratura.
Cos’è il rialzo di seno mascellare e perché serve?
Il seno mascellare è una cavità pneumatica situata sopra le radici dei denti posteriori superiori (premolari e molari). Quando questi denti vengono persi, l’osso sottostante subisce un processo di riassorbimento progressivo: si riduce sia in altezza che in spessore.
Contemporaneamente, il seno mascellare tende a espandersi verso il basso (pneumatizzazione). Il risultato? Uno spessore osseo insufficiente per posizionare un impianto dentale in modo sicuro — in molti casi meno di 4-5 mm quando ne servirebbero almeno 8-10.
Il rialzo di seno mascellare (in inglese sinus lift o sinus floor elevation) è la procedura chirurgica che rigenera l’osso mancante sollevando la membrana del seno e inserendo materiale da innesto nello spazio creato. Dopo la guarigione, quell’osso rigenerato diventa la base solida per gli impianti.
Quando è necessario il rialzo del seno mascellare?
L’intervento è indicato quando l’altezza ossea residua nella zona posteriore della mascella superiore è insufficiente per un impianto standard. Le situazioni più frequenti sono:
- Perdita di molari o premolari superiori avvenuta da tempo, con riassorbimento osseo significativo
- Pneumatizzazione del seno mascellare che ha ridotto lo spessore osseo disponibile
- Parodontite avanzata che ha compromesso il supporto osseo prima dell’estrazione
- Edentulia parziale o totale della mascella superiore con necessità di riabilitazione implantare
La diagnosi avviene tramite CBCT (Cone Beam Computed Tomography): una TAC tridimensionale a basso dosaggio che misura con precisione millimetrica l’osso disponibile. Nel nostro studio utilizziamo la Planmeca VISO g3, che permette acquisizioni ultra-low dose con risoluzione fino a 75 µm.
Mini rialzo o grande rialzo: qual è la differenza?
Esistono due tecniche principali, scelte in base all’altezza ossea residua e alla quantità di rigenerazione necessaria.
Mini rialzo (approccio crestale o transalveolare)
Si esegue quando l’osso residuo è tra 5 e 8 mm. L’accesso avviene attraverso lo stesso foro preparato per l’impianto: con strumenti dedicati (osteotomi) si solleva delicatamente il pavimento del seno di 2-4 mm e si inserisce una piccola quantità di biomateriale. L’impianto viene spesso posizionato nella stessa seduta.
Vantaggi: intervento più breve, minor edema post-operatorio, guarigione rapida. Una meta-analisi su studi osservazionali riporta tassi di sopravvivenza implantare superiori al 96% a 3 anni con questa tecnica (He et al., Int J Implant Dent 2021).
Grande rialzo (approccio laterale)
Si esegue quando l’osso residuo è inferiore a 5 mm o quando serve rigenerare un volume osseo significativo. L’accesso avviene dalla parete laterale del seno mascellare: si crea una piccola “finestra” nell’osso, si solleva la membrana sinusale e si riempie la cavità con materiale da innesto.
Uno studio retrospettivo a 15 anni su 472 innesti con tecnica laterale e 757 impianti ha riportato un tasso di successo implantare del 96.8%, indipendentemente dal tipo di biomateriale utilizzato ( 2023, J Clin Med).
Quali materiali da innesto si utilizzano?
La scelta del biomateriale è un fattore chiave. Le opzioni principali sono:
- Osso autologo: prelevato dallo stesso paziente (mento, ramo mandibolare, tuberosità). È il gold standard biologico: contiene cellule osteoformatrici vive. Lo svantaggio è la necessità di un secondo sito chirurgico.
- Xenograft (osso eterologo): derivato da osso bovino deproteinizzato (es. Bio-Oss®). Funge da impalcatura su cui il nuovo osso del paziente cresce. È il più utilizzato al mondo per i rialzi di seno.
- Materiali alloplastici: granuli sintetici (idrossiapatite, β-fosfato tricalcico). Biocompatibili e riassorbibili. Utili come coadiuvanti o alternative.
Una meta-analisi del 2021 su studi randomizzati controllati ha confrontato rialzi con e senza innesto, riscontrando tassi di sopravvivenza implantare del 97.92% senza innesto e 98.73% con innesto a follow-up medio di 3 anni (Taha et al., Int J Oral Maxillofac Surg 2021). Questo significa che, in mani esperte, entrambi gli approcci garantiscono risultati eccellenti.
Come si svolge l’intervento, step by step?
Il protocollo che seguiamo nel nostro studio prevede queste fasi:
- Pianificazione digitale: acquisizione CBCT con Planmeca VISO g3 per analisi tridimensionale dell’anatomia del seno, misurazione dell’osso residuo, identificazione dei setti ossei e pianificazione virtuale dell’intervento.
- Anestesia locale: l’intervento si esegue in anestesia locale. Il paziente non avverte dolore durante la procedura. La sedazione cosciente è disponibile per i pazienti più ansiosi.
- Accesso chirurgico: a seconda della tecnica (crestale o laterale), si accede al pavimento del seno mascellare con strumentario dedicato e, quando indicato, piezochirurgia — che utilizza vibrazioni ultrasoniche per tagliare l’osso proteggendo i tessuti molli circostanti.
- Sollevamento della membrana: la membrana di Schneider (la sottile mucosa che riveste il seno) viene delicatamente sollevata e scollata dal pavimento osseo. È la fase più critica: richiede esperienza e precisione per evitare perforazioni.
- Innesto del biomateriale: lo spazio creato tra l’osso e la membrana viene colmato con il materiale da innesto selezionato, spesso protetto da una membrana riassorbibile in collagene.
- Posizionamento dell’impianto: nel mini rialzo, l’impianto viene inserito nella stessa seduta. Nel grande rialzo, si attende generalmente 6-8 mesi per la maturazione dell’innesto prima di posizionare gli impianti.
- Sutura e follow-up: sutura con fili riassorbibili, terapia antibiotica e antinfiammatoria domiciliare, controlli a 7, 14 e 30 giorni.
Quanto dura la guarigione e cosa aspettarsi dopo l’intervento?
Il decorso post-operatorio è generalmente ben tollerato. I primi 2-3 giorni possono presentare:
- Edema (gonfiore) moderato nella zona operata
- Lieve sanguinamento nasale dal lato operato
- Sensazione di pressione nel seno mascellare
Il dolore è controllato con comuni analgesici (ibuprofene). La maggior parte dei pazienti riprende le attività quotidiane dopo 2-3 giorni. Le precauzioni principali nelle prime 2 settimane: non soffiare il naso con forza, starnutire a bocca aperta, evitare immersioni e voli (variazioni di pressione).
Tempi di guarigione:
- Mini rialzo: 3-4 mesi prima del carico protesico sull’impianto
- Grande rialzo con impianto simultaneo: 6-8 mesi
- Grande rialzo differito (innesto → attesa → impianto): 6-8 mesi per l’innesto + 3-4 mesi per l’impianto
La tecnologia fa la differenza: CBCT, microscopio e piezochirurgia
La precisione dell’intervento dipende direttamente dalla tecnologia disponibile. Nel nostro studio, il rialzo di seno mascellare si avvale di:
- CBCT Planmeca VISO g3: pianificazione tridimensionale con dose radiante fino all’80% inferiore rispetto a una TAC tradizionale. Permette di visualizzare setti ossei, varianti anatomiche e spessore della membrana prima dell’intervento.
- Microscopio operatorio Leica M525: ingrandimento fino a 20x per le fasi più delicate, in particolare lo scollamento della membrana di Schneider. La visualizzazione magnificata riduce significativamente il rischio di perforazione.
- Piezochirurgia: strumenti a ultrasuoni che tagliano il tessuto osseo con precisione submillimetrica senza danneggiare la membrana sinusale, i vasi e i nervi adiacenti.
Quali sono i rischi e le complicanze?
Come ogni intervento chirurgico, il rialzo di seno mascellare comporta rischi, sebbene la letteratura li classifichi come poco frequenti e generalmente gestibili:
- Perforazione della membrana di Schneider: è la complicanza più comune (10-30% dei casi secondo la letteratura). Se di piccola entità, viene riparata con una membrana in collagene durante lo stesso intervento. L’uso del microscopio operatorio e della piezochirurgia ne riduce significativamente l’incidenza.
- Sinusite post-operatoria: rara (<3% dei casi) se si rispettano i protocolli di asepsi e la terapia antibiotica.
- Sanguinamento: generalmente lieve e autolimitante.
- Mancato attecchimento dell’innesto: raro (< 2-3%), può richiedere la ripetizione della procedura dopo guarigione.
Rialzo di seno mascellare e impianti: i tassi di successo
I dati della letteratura scientifica internazionale sono rassicuranti. I tassi di sopravvivenza implantare dopo rialzo di seno mascellare sono paragonabili a quelli degli impianti posizionati in osso nativo:
- 97.92-98.73% a follow-up medio di 3 anni (Taha et al., Int J Oral Maxillofac Surg 2021 — meta-analisi su RCT)
- 96.8% a 15 anni con tecnica laterale (2023, J Clin Med — 472 innesti, 757 impianti)
- >96% a 3 anni per il mini rialzo crestale (He et al., Int J Implant Dent 2021)
Questi numeri confermano che, in mani esperte e con protocolli rigorosi, il rialzo di seno mascellare è una procedura affidabile e predicibile che apre la strada a riabilitazioni implantari di lunga durata.
Domande frequenti sul rialzo di seno mascellare
L’intervento è doloroso?
No. L’intervento si esegue in anestesia locale e il paziente non avverte dolore durante la procedura. Nel post-operatorio, il fastidio è gestibile con comuni analgesici e si risolve in 2-3 giorni. Molti pazienti riferiscono un decorso più semplice rispetto alle aspettative.
Quanto costa un rialzo di seno mascellare a Torino?
Il costo varia in base alla tecnica (mini rialzo vs grande rialzo), al tipo di biomateriale utilizzato e alla complessità del caso. È impossibile fornire un preventivo generico valido: ogni situazione clinica richiede una valutazione personalizzata basata sulla CBCT. Per una stima accurata, è necessaria una prima visita specialistica con analisi diagnostica completa.
Si possono mettere gli impianti subito o bisogna aspettare?
Dipende dall’osso residuo. Nel mini rialzo (osso residuo 5-8 mm) l’impianto viene quasi sempre posizionato nella stessa seduta. Nel grande rialzo con osso residuo molto ridotto, si preferisce attendere 6-8 mesi per la maturazione dell’innesto prima di posizionare gli impianti, garantendo la massima predicibilità del risultato.
Esistono alternative al rialzo di seno mascellare?
In alcuni casi selezionati, sì: impianti corti (6-8 mm), impianti inclinati che sfruttano l’osso disponibile fuori dal seno (tecnica All-on-4), o impianti zigomatici per atrofie estreme. Tuttavia, il rialzo di seno mascellare rimane il gold standard quando si desidera una riabilitazione con impianti di lunghezza convenzionale nella zona posteriore, massimizzando la distribuzione dei carichi masticatori.
Chi può eseguire un rialzo di seno mascellare?
È una procedura di chirurgia avanzata che richiede formazione specifica in chirurgia rigenerativa e implantare. Il Dott. Buniato si è formato in chirurgia rigenerativa ossea presso l’Università di Zurigo e applica protocolli internazionali con tecnologia di precisione (CBCT, microscopio, piezochirurgia) per garantire la massima sicurezza e predicibilità.
Fonti
- Taha et al., «Non-grafted versus grafted sinus lift procedures for implantation in the atrophic maxilla: a systematic review and meta-analysis of randomized controlled trials», Int J Oral Maxillofac Surg 2021; 50(9): 1186-1194. DOI: 10.1016/j.ijom.2021.01.015
- He et al., «The survival rate of transcrestal sinus floor elevation combined with short implants: a systematic review and meta-analysis», Int J Implant Dent 2021; 7: 41. DOI: 10.1186/s40729-021-00323-0
- Tetto et al., «15-Year Retrospective Study on the Success Rate of Maxillary Sinus Augmentation and Implants», J Clin Med 2023; 12(4): 1618. DOI: 10.3390/jcm12041618
- Pjetursson et al., «A systematic review of the success of sinus floor elevation and survival of implants inserted in combination with sinus floor elevation», J Clin Periodontol 2008; 35(Suppl 8): 216-240. DOI: 10.1111/j.1600-051X.2008.01272.x
Per una valutazione personalizzata del suo caso, il Dott. Buniato è a disposizione per una prima visita specialistica con analisi diagnostica CBCT e piano di cura dedicato.